Las advertencias de la FDA sobre el uso de antidepresivos en menores han generado más daño que beneficio
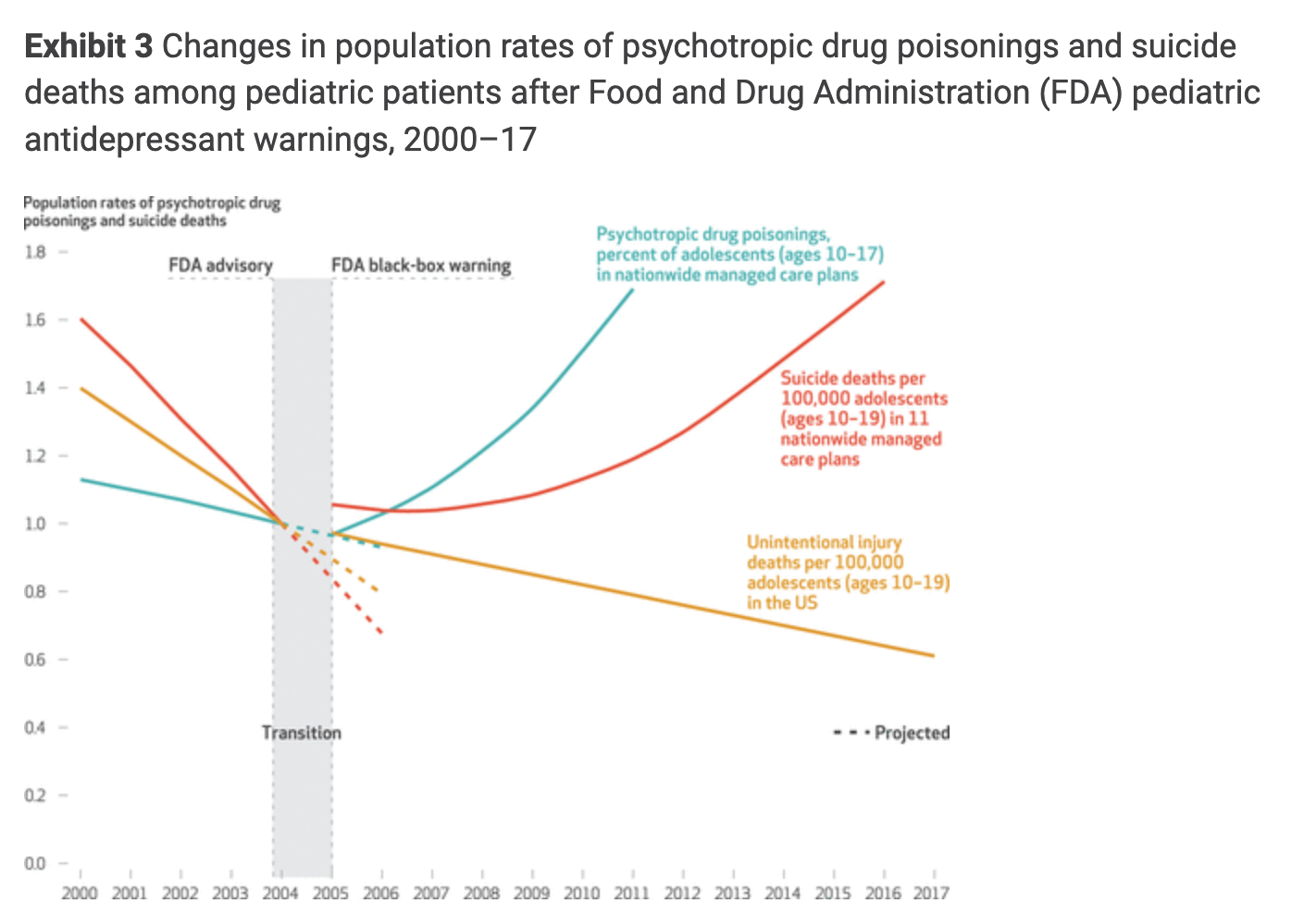
La FDA de Estados Unidos advirtió en 2003 que los antidepresivos podían estar vinculados con pensamientos y conductas suicidas en niños y adolescentes. En 2005 esta advertencia se plasmó en un recuadro negro (aviso destacado que aparece con un borde negro en las etiquetas o folletos de ciertos medicamentos). El propósito era informar sobre los riesgos específicos de estos medicamentos y fomentar una mayor atención médica a la posible aparición de tendencias suicidas.
Los resultados de esta revisión sistemática sugieren que las advertencias de la FDA sobre los antidepresivos para jóvenes no han tenido el resultado esperado de aumentar la vigilancia de los pensamientos y conductas suicidas. En cambio, las advertencias se asociaron con reducciones no deseadas en las visitas al médico por depresión, reducción de los diagnósticos de depresión, reducción en el número de tratamientos y el uso de antidepresivos y las visitas a psicoterapia, así como con aumentos en las intoxicaciones por fármacos psicotrópicos y un aumento del número de muertes por suicidio.
Han pasado más de quince años desde que los estudios comenzaron a documentar estos resultados, utilizando los métodos cuasi experimentales más rigurosos. Ahora, la evidencia abrumadora sugiere que el uso continuo de estas advertencias puede resultar en más daños que beneficios.
En resumen, los datos desafortunadamente proporcionan evidencia que sugiere que el recuadro de advertencia tuvo la consecuencia no deseada de aumentar la probabilidad de que las personas no recibieran atención médica adecuada para su trastorno mental, lo que en consecuencia resultó en resultados desfavorables, incluida la tendencia suicida.
Los funcionarios de la FDA deberían revisar la totalidad de la evidencia disponible y ser cautelosos al reconocer los posibles daños de las advertencias sobre los antidepresivos. Estudios de alta calidad respaldan la reevaluación y el posible reemplazo de la advertencia de recuadro negro de la FDA por advertencias de rutina en el etiquetado de los productos. Además, dichas advertencias deberían ser evaluadas rigurosamente por científicos independientes para obtener evidencia objetiva sobre sus consecuencias previstas e imprevistas.
Comentado en Medscape