¿Por qué la clozapina es tan única? Explicación desde la psicofarmacología
3 de marzo de 2026
Presentación resumida de las características farmacológicas de la clozapina que le hacen un antipsicótico diferente del resto de antipsicóticos:
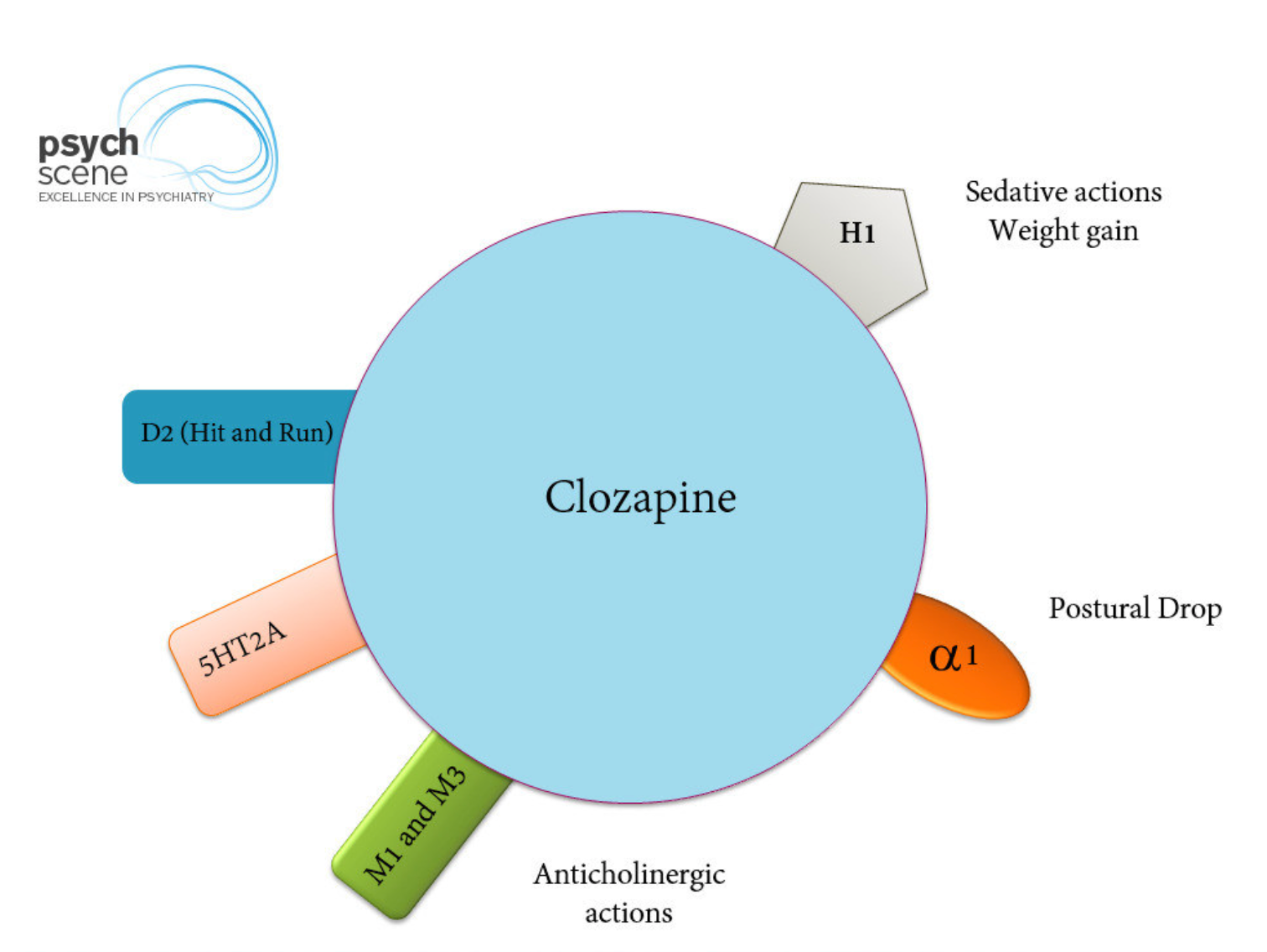
- La clozapina es un antagonista de la dopamina y la serotonina (5HT2A) con algunas diferencias únicas en comparación con otros antipsicóticos de segunda generación (ASG).
- La clozapina tiene una constante de disociación alta (baja afinidad) para D2, incluso mayor que la de la dopamina.
- La clozapina tiene una actividad antagonista mucho mayor sobre los receptores dopaminérgicos D4 corticales y límbicos que sobre los D2.
- También antagoniza los subtipos de receptores serotoninérgicos 5HT2 (5HT2A y 5HT2C) y los receptores adrenérgicos (α1), histamínicos (H1) y muscarínicos (M1).
- Efecto sobre los receptores muscarínicos:
- Si bien la clozapina es un antagonista de M1, la N-desmetilclozapina (NDMC), su principal metabolito, actúa como un potente agonista alostérico del receptor M1, a diferencia de otros antipsicóticos. Esta activación del receptor M1 por NDMC provoca la liberación de acetilcolina y dopamina en la corteza. Esta propiedad sugiere que el NDMC podría ser más eficaz que la clozapina para abordar los déficits cognitivos observados en la esquizofrenia.
- La N-desmetilclozapina (NDMC), mediante su actividad agonista alostérica M1, potencia las corrientes del receptor NMDA en el hipocampo.
- La clozapina es un potente antagonista del receptor 5-HT2A, que mejora las alucinaciones y los delirios asociados con la enfermedad de Parkinson.
- La clozapina posee una actividad agonista parcial del receptor 5HT1A, que aumenta la DA en la corteza prefrontal y se considera beneficiosa para reducir los síntomas negativos y cognitivos.
- La clozapina es agonista de los receptores dopaminérgicos D1. La estimulación de los receptores DA D1 en la corteza prefrontal mejora la cognición y puede tener efectos nootrópicos.
- La combinación de tasas relativamente altas de ocupación del receptor D1 (agonista), bajas de D2 (antagonista) y muy altas de los receptores 5-HT2 (antagonista) es exclusiva de la clozapina y podría explicar su menor propensión a efectos secundarios extrapiramidales.
El Tribunal Supremo tenía que determinar si los padres de una persona adulta, con plena capacidad para decidir, pueden recurrir judicialmente la autorización de una eutanasia concedida a su hijo. El caso surge a raíz de la petición de un hombre que, tras sufrir varios ictus e infartos, vive con graves secuelas y un intenso sufrimiento físico y emocional. Aunque su solicitud había superado los controles médicos y legales previstos por la ley, su padre acudió a los tribunales para intentar impedirla. ( Confilegal ) El debate no se centraba tanto en si la eutanasia debía realizarse, sino en quién tiene derecho a intervenir en estos procedimientos. La cuestión enfrentaba dos principios: por un lado, la autonomía de la persona que solicita poner fin a su vida conforme a la Ley de Eutanasia; por otro, la posibilidad de que familiares cercanos puedan cuestionar judicialmente esa decisión. La controversia ha generado una gran repercusión social y jurídica porque la resolución del Supremo puede marcar el futuro de muchos casos similares. Finalmente, el tribunal ha reconocido que las personas con una vinculación especialmente estrecha con el solicitante, como padres o familiares directos, pueden presentar recursos ante la justicia. Esta decisión abre un nuevo escenario en el que los procedimientos de eutanasia podrían verse sometidos a una mayor judicialización y a posibles retrasos, incluso cuando la persona solicitante cumple los requisitos legales establecidos. ( poderjudicial.es )

El estudio analiza si determinadas dificultades relacionadas con la sexualidad pueden estar asociadas a experiencias psicóticas subclínicas en personas sin diagnóstico psiquiátrico. Los autores parten de la idea de que las experiencias psicóticas leves, conocidas como psychotic-like experiences (PLEs), no son exclusivas de los trastornos psicóticos, sino que pueden aparecer en parte de la población general y, en algunos casos, anticipar futuros problemas de salud mental. ( ScienceDirect ) A partir de una muestra no clínica de adultos jóvenes, los investigadores observaron que quienes presentaban más experiencias de tipo psicótico tendían también a mostrar mayores niveles de conductas sexuales problemáticas, como hipersexualidad o consumo problemático de pornografía. Asimismo, encontraron una relación entre estas experiencias y algunas dificultades en el funcionamiento sexual. Los resultados sugieren que la sexualidad y la salud mental podrían estar más conectadas de lo que tradicionalmente se ha pensado. En lugar de considerar los problemas sexuales únicamente como consecuencias de trastornos psiquiátricos ya establecidos o de sus tratamientos, el trabajo plantea que ciertas alteraciones sexuales podrían aparecer en fases tempranas de vulnerabilidad psicológica. ( PsyPost - Psychology News ) No obstante, los autores advierten que se trata de un estudio transversal, por lo que no permite establecer relaciones de causa y efecto. Aun así, defienden que la evaluación de conductas sexuales problemáticas podría aportar información útil para detectar de forma precoz a personas con mayor riesgo de desarrollar trastornos mentales en el futuro.
El estudio explora por qué los fármacos agonistas del receptor GLP-1, como semaglutida o tirzepatida, producen resultados muy distintos entre unas personas y otras. Mientras algunos pacientes logran pérdidas de peso muy importantes, otros apenas responden al tratamiento o sufren efectos adversos que dificultan su continuidad. ( Nature ) Para intentar explicar esta variabilidad, los investigadores analizaron datos genéticos y clínicos de 27.885 personas tratadas con estos medicamentos. El trabajo identificó una variante en el gen GLP1R , que codifica el receptor sobre el que actúan estos fármacos. Los portadores de esta variante tendían a perder más peso que quienes no la tenían, aunque el efecto observado fue relativamente modesto. También se encontraron variantes relacionadas con una mayor probabilidad de presentar náuseas y vómitos, especialmente en usuarios de tirzepatida, implicando además al gen GIPR . Los autores destacan que la genética ayuda a comprender parte de la respuesta individual al tratamiento, pero no explica por sí sola las diferencias observadas. Otros factores no genéticos (edad, sexo, presencia de diabetes, dosis utilizada o duración del tratamiento) también influyen en la eficacia de los fármacos: las mujeres perdieron más peso que los hombres (12,2 % frente a 10,0 %), y las personas con diabetes tipo 2 perdieron, en promedio, 2,87 puntos porcentuales menos de IMC que quienes no la padecen. Cada 10 años adicionales de edad redujeron la eficacia de la pérdida de peso en aproximadamente un 0,5 %. La tirzepatida también fue más eficaz que la semaglutida en general, con una pérdida media de IMC de 4,75 frente a 3,71 unidades. ( LinkedIn ) En conjunto, el estudio abre la puerta a una futura medicina más personalizada en obesidad, donde la información genética podría contribuir a predecir qué pacientes obtendrán mayor beneficio o presentarán más efectos secundarios, aunque todavía no existe evidencia suficiente para utilizar estos datos de forma rutinaria en la práctica clínica. Comentado en 20minutos .